Recherche


Axe de recherche
Axe Maladie rénale diabétique
Podocytes - Macrophages - Tubules rénaux - Fibrose
- Des études cliniques et expérimentales ont clairement démontré que la mort des podocytes (cellules épithéliales des glomérules rénaux) est un évènement précoce menant à la défaillance rénale chez les patients diabétiques de type 1 et 2.
- Bien que les mécanismes ne soient pas complètement résolus, il est clair que l'hyperglycémie joue un rôle très important sur la fonction des podocytes.
- Le développement de la fibrose rénale comprennent l'activation des fibroblastes, la production et le dépôt de composants de la matrice extracellulaire et l'infiltration de cellules inflammatoires.
- Par conséquent, l'inflammation sert de déclencheur crucial pour initier la fibrose ainsi que sa progression. Cependant, les mécanismes précis de l'inflammation induite par le diabète menant à la progression de la fibrose ne sont pas entièrement compris.
- Notre équipe tente de comprendre le rôle des macrophages (inflitrés ou résidents) dans la progression de la fibrose dans le diabète.
- La transcriptomique unicellulaire (scRNA-seq) a révélé une hétérogénéité généralisée de différents types de macrophages, qui peuvent soit endommagés ou protégés le rein.
- Ainsi, la compréhension de l'hétérogénéité des macrophages dans la maladie rénale diabétique pourrait aider à définir leur rôle dans la progression de la maladie et à prioriser des sous-ensembles spécifiques pour les thérapies ciblées.
Axe Maladie artérielle diabétique
Formation de vaisseaux
- L'une des conséquences de la pathologie vasculaire périphérique dans le diabète est l'inhibition de la formation des nouveaux vaisseaux collatéraux au niveau des membres inférieurs.
- Plusieurs études ont montré la réduction et l'inaction des facteurs de croissance par l'hyperglycémie. Toutefois, les désordres angiogéniques causés par le métabolisme du glucose ne sont pas totalement connus.
- Nous avons publié en 2013 que l'hyperglycémie induit l'activation de la protéine kinase C delta, augmentant l'expression de la protéine SHP-1, une protéine tyrosine phosphatase, responsable de l'inhibition des voies de signalisation du VEGF et du PDGF menant à une réduction de la formation de nouveaux vaisseaux suite à une ischémie musculaire des souris diabétiques.
- Notre laboratoire utilise un modèle d'ischémie des membres inférieurs afin de caractériser le rôle de SHP-1 et DUSP4 menant à la déphosphorylation et l'inhibition du PDGF, VEGF et l'insuline dans leurs actions sur la formation de nouveaux vaisseaux dans le diabète.
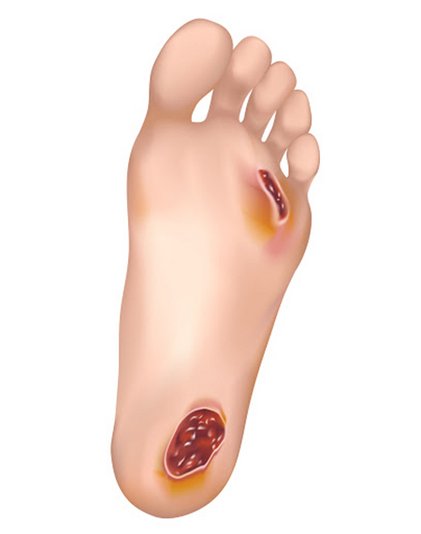
Axe Guérison des plaies chroniques
Inflammation et angiogenèse
- L'ulcère du pied diabétique et une mauvaise guérison des plaies chroniques sont l'une des causes des amputations avec près de 50 à 80% des amputations sont précédées d'un ulcère, affectant entre 15% et 25% des patients diabétiques.
- Le développement de plaies chroniques par le diabète est multifactoriel mettant en cause la neuropathie diabétique périphérique et la maladie artérielle périphérique.
- Une diminution de l'apport sanguin au site de la plaie ainsi qu'une dysfonction du système immunitaire contribue également à l'infection chronique menant à une gangrène.
- Une meilleure compréhension des mécanismes physiopathologiques du pied diabétique est essentielle afin de prévenir les ulcérations et plaies chroniques favorisant ainsi une réduction du nombre d'amputations.
